Marta Bosso*, Saverio Cosola^, Giacomo Oldoini°, Annamaria Genovesi”
*: Master in terapia parodontale non chirurgica – Unicamillus presso Istituto Stomatologico Toscano
^: DDS, MSc, research-felllow Istituto Stomatologico Toscano, coordinatore master
°: RDH, MSc, research-felllow Istituto Stomatologico Toscano, coordinatore master
“: RDH, MSc, direttore del master, Istituto Stomatologico Toscano
La malattia parodontale è una patologia infiammatoria cronica, multifattoriale e complessa derivante dall’interazione tra microbiota subgengivale, risposta immunitaria dell’ospite e modificazione dei fattori ambientali che porta alla distruzione dei tessuti di supporto dell’elemento dentale. (1) L’eziologia primaria della malattia parodontale è rappresentata dalla placca batterica, di conseguenza il suo trattamento sarà mirato alla rimozione e al controllo del biofilm attraverso due approcci: domiciliare e professionale.
L’igienista dentale ha l’importante ruolo di trattare professionalmente il paziente e di educarlo continuamente al controllo quotidiano della placca batterica attraverso la sua rimozione meccanica (spazzolino e sussidi interprossimali). (2)
Attualmente, a livello professionale, la terapia causale non chirurgica è il primo approccio per il trattamento della malattia parodontale con lo scopo di arrestare il processo infiammatorio attraverso la riduzione dei batteri patogeni. (3)
Nel corso del tempo sono stati studiati diversi approcci di terapia parodontale non chirurgica: Quirynen fu il primo a proporre una full- mouth disinfection (FMD) che prevede di effettuare il trattamento parodontale non chirurgico nell’arco delle 24 ore con lo scopo di accelerare la terapia parodontale ed evitare le re-infezioni dovute alla traslocazione batterica tipica del trattamento a quadranti. (4) Nonostante i suoi vantaggi, diversi studi recenti hanno dimostrato come il trattamento tendesse ad aumentare il rischio di batteremia e di aumento dei markers infiammatori sistemici. (5)
Per ovviare alla problematica del trattamento, Genovesi et al introdussero nel 2014 la full-mouth disinfection modificata (MFMD) con lo scopo di ridurre la carica batterica patogena prima di iniziare la strumentazione.
Il protocollo MFMD prevede una prima seduta di approccio in cui il paziente non viene sottoposto al trattamento ma esclusivamente istruito e motivato alle tecniche di igiene orale domiciliare: con lo scopo di ridurre la carica batterica patogena prima delle sedute operative il paziente, nell’arco delle due settimane successive, dovrà eseguire le manovre di igiene orale apprese associate a sciacqui quotidiani di collutorio alla clorexidina (CHX). (6)
Diversi studi hanno dimostrato come il controllo quotidiano del biofilm associato all’utilizzo di clorexidina diminuisca nettamente il rischio di peggiorare l’infiammazione sistemica e la batteremia (7), inoltre le sedute operative sono più confortevoli per il paziente, più rapide e con meno sanguinamento (8,9) , con una liberazione di aerosol meno contaminata. (10)
Caso clinico
Il paziente è di 55 anni di sesso femminile, non fumatrice che gode di buona salute e si presenta in studio comunicando di essersi trascurata per 10 anni e che ora vorrebbe migliorare la sua estetica e raggiungere salute orale.
La paziente viene visitata ed inquadrata e si decide di procedere attraverso protocollo di full-mouth
Disinfection modificata (MFMD) programmando 3 sedute: una per la motivazione e l’istruzione all’igiene orale domiciliare e due operative.
PRIMA SEDUTA: eseguita solamente istruzione e motivazione al mantenimento domiciliare con indicazione di utilizzare collutorio alla Clorexidina 0.20% (Plakout® Active Collutorio 0,20 %) per le due settimane antecedenti alla seduta operativa 2 volte al giorno, abbiante all’utilizzo di dentifricio a base di Clorexidina in modo da non interferire con la sostantività del collutorio perché alcuni dentifrici contengono SodioLaurilSolfato (SLS) è possono ridurre l’azione della clorexidina (PlakOut - Active Dentifricio Clorexidina 0.20%).
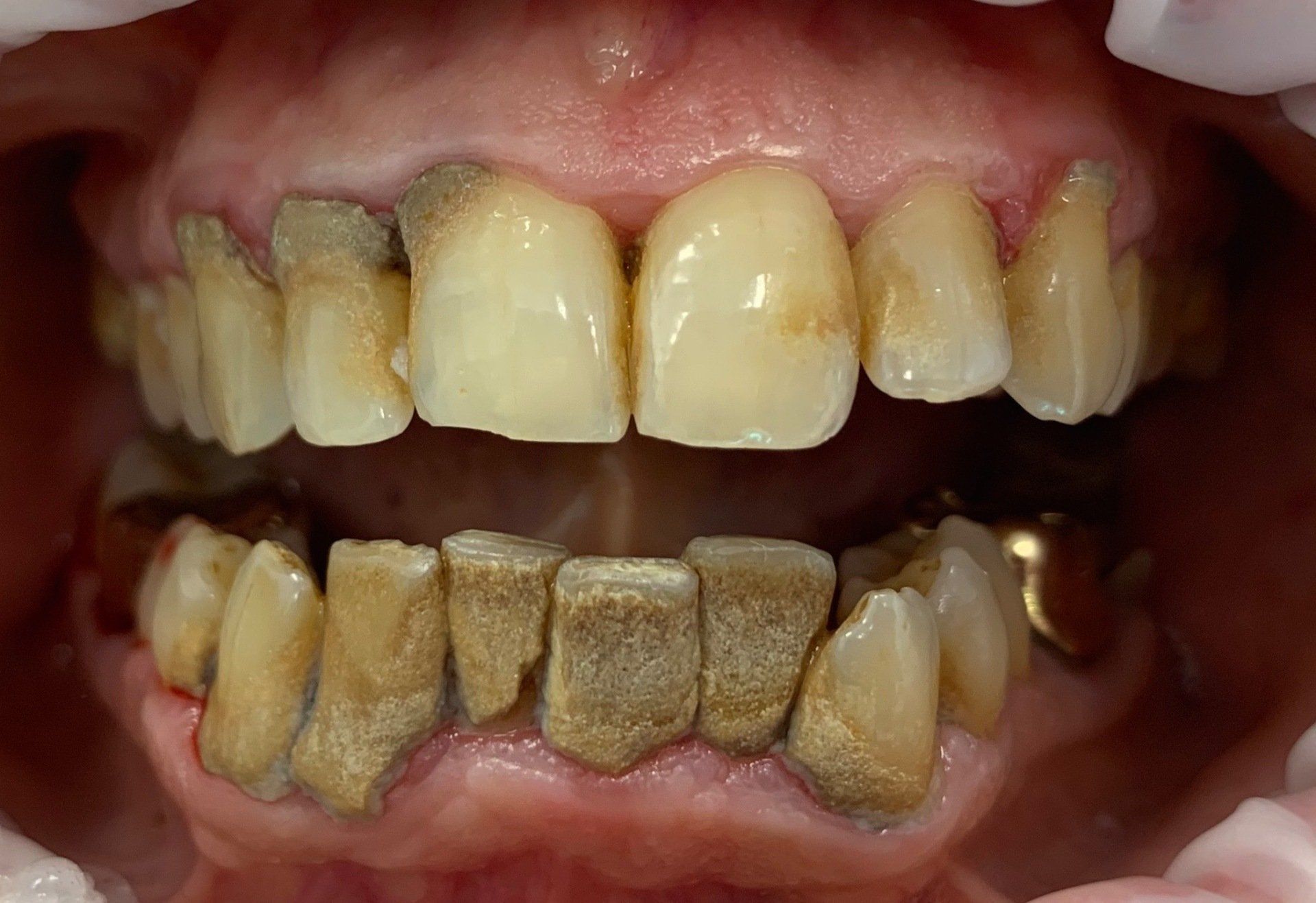
La seduta è stata dedicata alla spiegazione dell’utilizzo di spazzolino elettrico, scovolini e filo interdentale spiegando alla paziente l’importanza del controllo domiciliare della placca batterica per il successo della terapia parodontale. (Fig.1)
SECONDA SEDUTA: seduta operativa mirata alla rimozione delle concrezioni di tartaro sopra e
sottogengivale con l’utilizzo di strumenti ultrasonici/manuali e nuova motivazione della paziente.
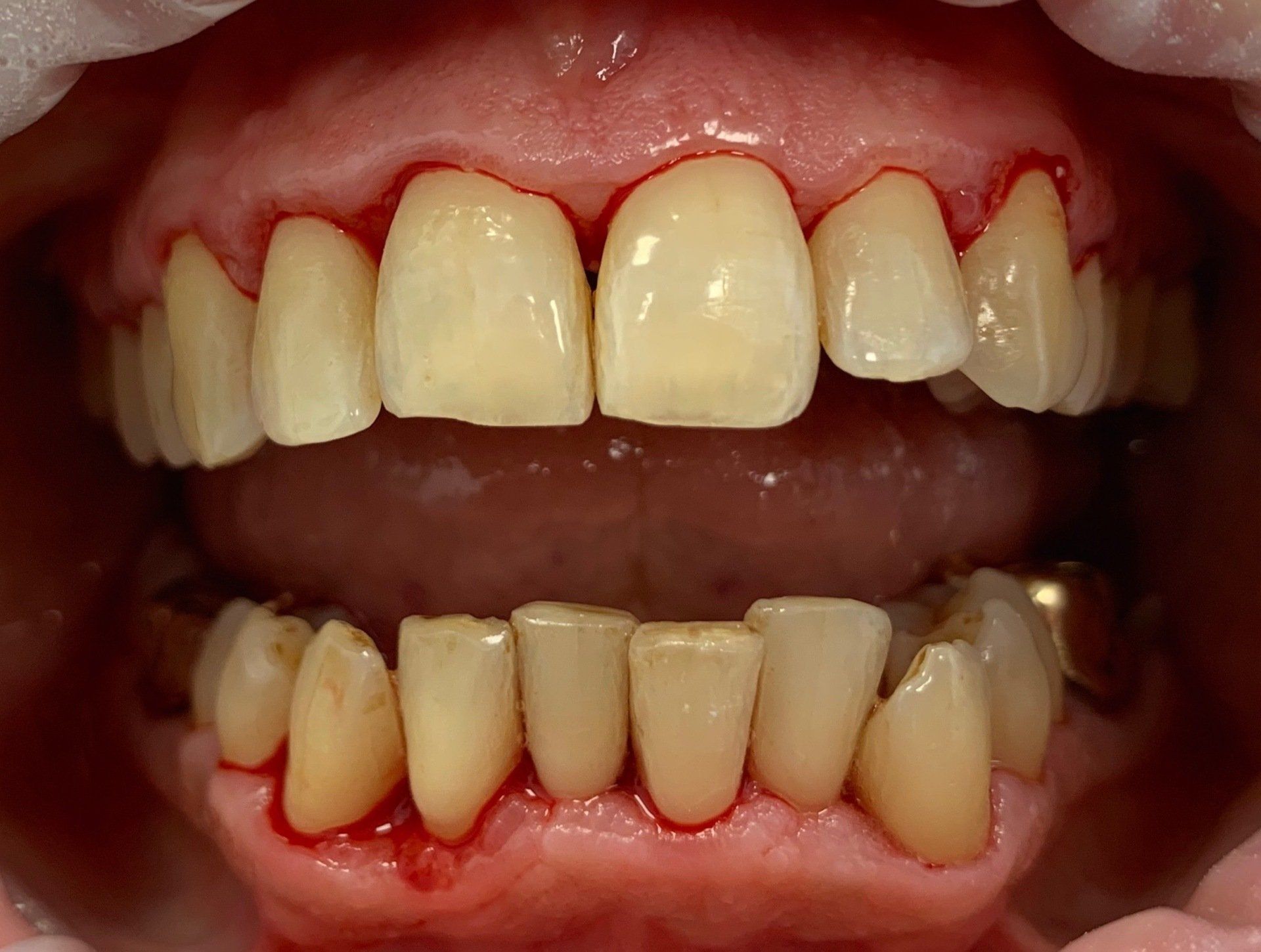
La seduta è stata facilitata dal mantenimento domiciliare e dalla minima quantità di placca a contatto con i tessuti con conseguente riduzione dell’infiammazione e quindi maggior comfort per il paziente alla strumentazione. (Fig. 2)
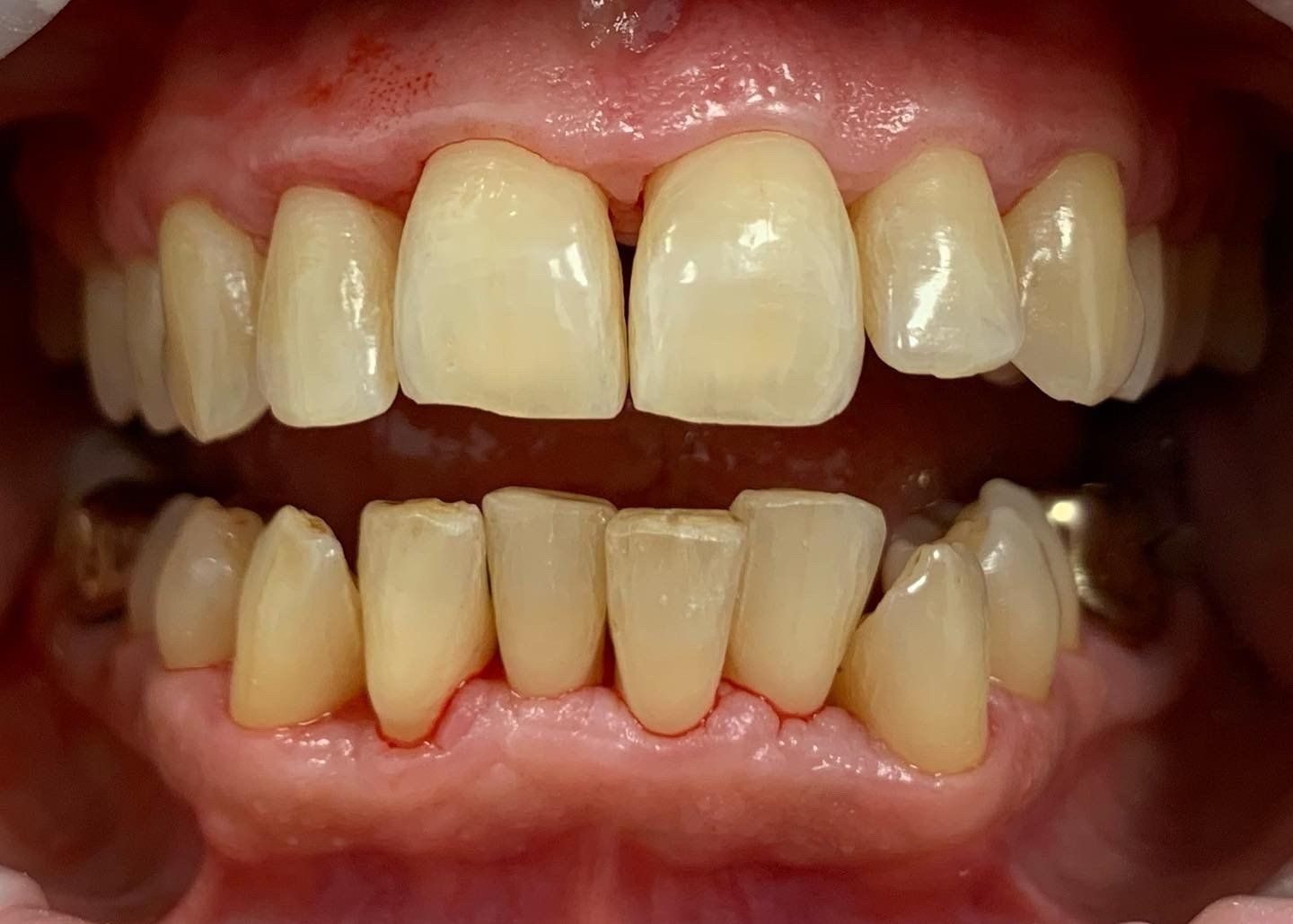
TERZA SEDUTA: a distanza di una settimana dalla prima seduta operativa, ormai a tessuti quasi sani grazie al mantenimento domiciliare della paziente, si procede con la seconda motivazione mirata all’istruzione all’utilizzo di prodotti per il mantenimento, non più a base di clorexidina. In questo caso, essendo un paziente parodontale sono state consigliate delle sedute di terapia parodontale ogni 3-4 mesi e a livello domiciliare lo spazzolino sonico, scovolini sottili e dentifricio anti-ossidante (Emoform Glic Dentifricio). (Fig.3)
Bibliografia
1. Bascones-Martinez A, Muñoz-Corcuera M, Bascones-Ilundain J. Diabetes and periodontitis: A
bidirectional relationship. Med Clin (Barc). 2015 Jul 6; 145(1):31-5.
2. Kwon T, Salem DM, Levin L. Nonsurgical periodontal therapy based on the principles of causerelated
therapy: rationale and case series. Quintessence Int. 2019;50(5):370-376.
3. Uslu MÖ1, Eltas A, Marakoğlu İ, Dündar S, Şahin K, Özercan İH. Effects of diode laser application on
inflammation and mpo in periodontal tissues in a rat model. J Appl Oral Sci. 2018 Jul 16;26:20170266.
4. Quirynen M, Mongardini C, de Soete M, et al. The role of chlorexidine in the one-stage full- mouth
disinfection treatment of with advanced adult periodontitis. Long-term clinical and m logical
observations. J Clin Periodontol. 2000;27:578-589
5. Graziani F, Cei S, Orlandi M, et al. Acute-phase response fo full-mouth versus quadrant non-surgical
periodontal randomized clinical trial. J Clin Periodontol. 2015;42:84
6. Genovesi AM, Marconcini S, Ricci M, Marchisio O, Covani F, U. Evaluation of a decontamination
protocol prior to a full disinfection procedure: a randomized clinic al stud y. J Dent O 2014;6:77-84.
7. American Academy of Periodo ntology (AAP). The role of supra- and subgingival irrigation in t he
treatment of periodontal diseases. J Cli n Periodontol. 2005;76:2015-2027.
8. Marconcini S, Goulding M, Oldoini G, Attanasio C, Giammarinaro E, Genovesi A. Clinical and patientcentered outcomes post non-surgical periodontal therapy with the use of a non-injectable anesth product: A randomized clinical study. J Investig Clin Dent. 2019 Nov;10(4):e12446. doi: 10.1111/jicd.12446.
9. Cosola S, Oldoini G, Giammarinaro E, Covani U, Genovesi A, Marconcini S. The effectiveness of the information-motivation model and domestic brushing with a hypochlorite-based formula on peri-implant mucositis: A randomized clinical study. Clin Exp Dent Res. 2021 Oct 22. doi: 10.1002/cre2.487.
10. Esposito F, Boccuzzi M, Riad A, Preda C, Chiesa A, Oldoini G, Genovesi AM. Airborne contamination during a full-mouth disinfection session: Pilot study before COVID-19 pandemic. J Biol Regul Homeost Agents. 2021 Jan-Feb;35(1):407-411. doi: 10.23812/20-625-L.