Quale terapia non chirurgica è più efficace contro la perimplantite?
Giovanni Battista Menchini-Fabris 1,2,3,°, Pamela Pignatelli 2,4,°, Saverio Cosola 1,2,5,, Paolo Toti 1,2, Annamaria Genovesi 1,5, Ugo Covani 1,5 and Luca Signorini 5
° Questi Autori condividono la prima posizione
Introduzione
È stato stimato che il 20-25% dei pazienti sottoposti a impianti dentali è soggetto a sviluppare segni di malattia perimplantare e, a causa del numero crescente di procedure di implantologia, si prevede un aumento delle complicanze perimplantari. I fattori di rischio per la perimplantite possono essere numerosi e si differenziano in chirurgici, protesici e batterici. La gestione non chirurgica della perimplantite dovrebbe essere il primo passo per valutare la guarigione dei tessuti e la capacità del paziente di eseguire le manovre di igiene orale domiciliare, però la sua efficacia rispetto alla terapia chirurgica è controversa a causa dell'eterogeneità dei risultati degli studi. Pertanto, lo scopo di questa revisione sistematica è stato quello di valutare l'efficacia clinica dei trattamenti parodontali non chirurgici, inclusi i metodi più recenti, per il trattamento della perimplantite.
Introduzione
È stato stimato che il 20-25% dei pazienti sottoposti a impianti dentali è soggetto a sviluppare segni di malattia perimplantare e, a causa del numero crescente di procedure di implantologia, si prevede un aumento delle complicanze perimplantari. I fattori di rischio per la perimplantite possono essere numerosi e si differenziano in chirurgici, protesici e batterici. La gestione non chirurgica della perimplantite dovrebbe essere il primo passo per valutare la guarigione dei tessuti e la capacità del paziente di eseguire le manovre di igiene orale domiciliare, però la sua efficacia rispetto alla terapia chirurgica è controversa a causa dell'eterogeneità dei risultati degli studi. Pertanto, lo scopo di questa revisione sistematica è stato quello di valutare l'efficacia clinica dei trattamenti parodontali non chirurgici, inclusi i metodi più recenti, per il trattamento della perimplantite.
Materiali e metodi
Risultati
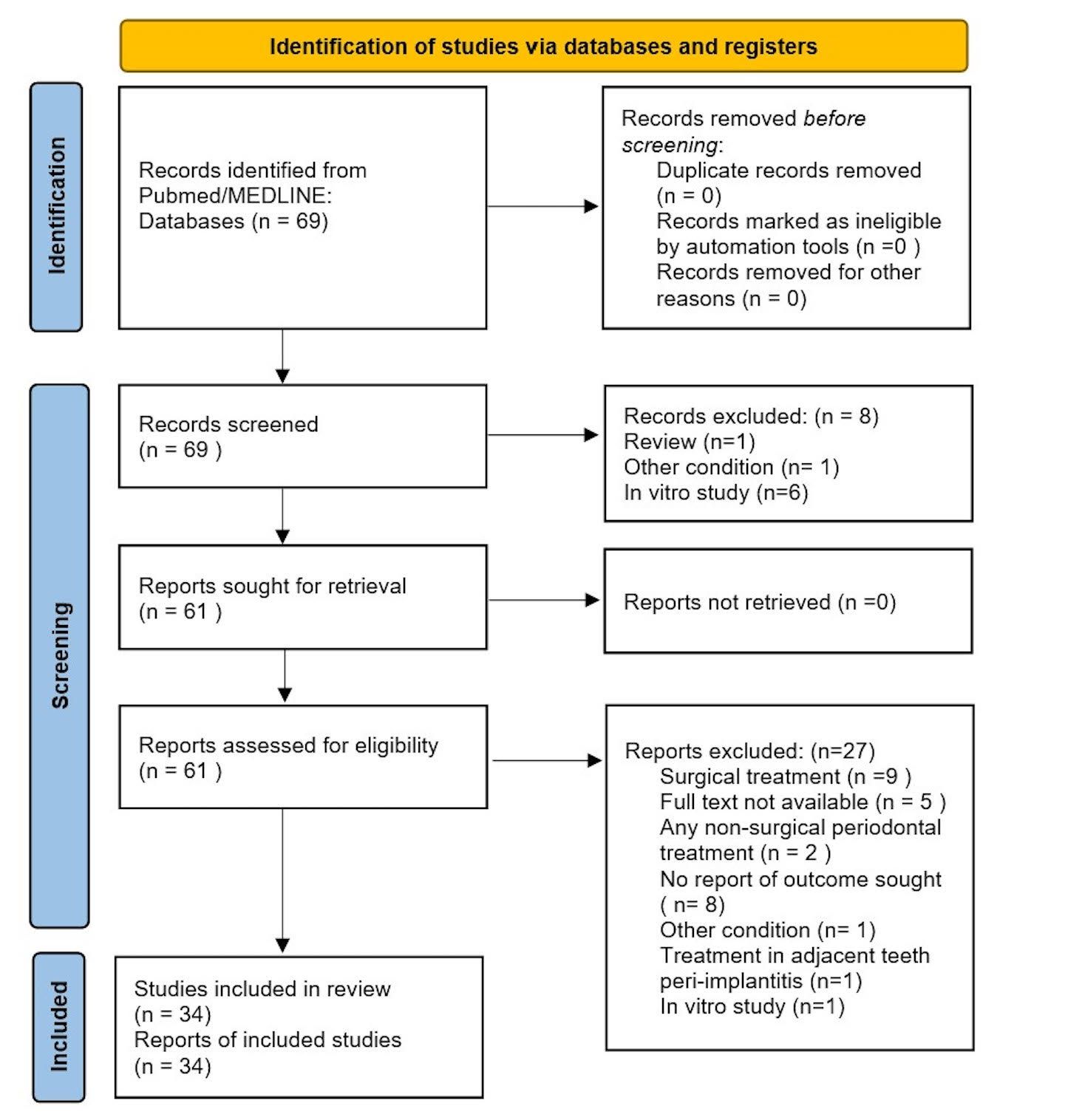
La selezione iniziale ha prodotto un totale di 69 articoli, dei quali 34 hanno soddisfatto i criteri di inclusione e sono stati quindi inclusi nella revisione sistematica (Figura 1). Solo due studi hanno esaminato l'effetto della sola terapia parodontale meccanica (curette in titanio e/o ultrasuoni) (NSMD) sulla perimplantite, mentre gli altri hanno combinato il trattamento parodontale non chirurgico con terapie aggiuntive più o meno innovative: nove studi sulla terapia antibiotica sistemica, cinque studi sulla terapia fotodinamica (PDT), quattro studi sul laser (Nd: YAG, Er,Cr:YSGG, Er: YAG ), tre studi sull'uso di spazzole oscillanti in chitosano o polimero, due sulla polvere di eritrolo, tre sugli antibiotici locali, uno studio sui campi magnetici, uno studio sul laser a diodi, uno studio sui probiotici Lactobacilli Reuteri. Gli indici clinici sono migliorati con l’aggiunta di terapie adiuvanti l’ NSMD.
La terapia antibiotica sistemica (metronidazolo/metronidazolo più amoxicillina) in combinazione con NSMD si è dimostrata efficace nel ridurre PD, CAL, Porphyromonas gingivalis, Tannerella forsythia e Campylobacter rectus fino a 12 mesi di follow-up, con un significativo aumento radiografico dell'osso osservato già 6 mesi dopo il trattamento. Tuttavia, il trattamento della perimplantite ha avuto successo solo nel 56,3% dei casi trattati con NSMD e terapia antibiotica sistemica. La terapia antibiotica ha successo solo a breve termine (< 3 anni) e in difetti con una larghezza inferiore a 5 mm. L'efficacia dell'intervento terapeutico è risultata dipendente dal livello di igiene orale domiciliare del paziente. Sebbene la NSMD associata alla terapia antibiotica sistemica abbia ottenuto risultati positivi, i protocolli farmacologici utilizzati non sono stati risolutivi nei casi di perimplantite grave.
I tre trattamenti locali che si sono dimostrati efficaci in combinazione con la NSMD nel trattamento della perimplantite sono stati: ipoclorito allo 0,95% con aminoacidi più spazzolino al chitosano e cloruro di minociclina, gel di clortetraciclina cloridrato più gel di clorexidina allo 0,2% e metronidazolo-minociclina cloruro. La terapia antibiotica locale ha portato a riduzioni significative di PD, BOP e aumento di CAL, specialmente nelle tasche profonde a breve termine (follow-up di 3 mesi). L'efficacia è stata riportata solo da uno studio a 12 mesi.
La PDT è stata eseguita utilizzando blu di toluidina o blu di metilene come fotosensibilizzatori, attivati mediante irradiazione con un laser a diodi a onda continua (660 nm) per 10-60 s per sito. Questa terapia è risultata molto efficace nel ridurre PD, indice di placca (PI), CAL e indice di sanguinamento del solco nei pazienti con perimplantite, rispetto al solo debridement meccanico, nei pazienti non fumatori fino a 6 mesi dopo il trattamento. La PDT ha migliorato significativamente solo la PD e il PI tra i fumatori di sigarette al follow-up di 3 mesi, rispetto ai consumatori di prodotti del tabacco sottoposti solo a SNMD. Al contrario, è stato riportato come il miglioramento di questi indici sia persistito fino a 12 mesi dopo il trattamento, insieme alla diminuzione del BOP e della concentrazione di Porphyromonas gingivalis e Tannarella forsythia. I livelli di IL-1β erano diminuiti significativamente a 12 mesi, mentre i livelli di MMP-1 erano rimasti invariati.
Il trattamento con laser Nd:YAG, Er,Cr:YSGG, Er:YAG ha causato una riduzione significativa del PD e del livello di infiammazione, ed un aumento del livello osseo. Il laser Nd:YAG ha risolto il quadro di perimplantite nel 79% degli impianti trattati al follow-up a 9 mesi. La terapia con laser a diodi (lunghezza d'onda 810 nm, impostazione 2,5 W, 50 Hz, 10 ms) non ha invece mostrato benefici rispetto alla sola terapia parodontale non chirurgica.
Figura 1. Selezione degli studi secondo il diagramma di flusso PRISMA 2020.
Discussione e conclusioni
Tra i trattamenti valutati, antibiotici sistemici e locali, terapia fotodinamica e laser hanno mostrato i migliori risultati clinici. Tuttavia, nessuna terapia ha garantito l’eradicazione definitiva della perimplantite, evidenziando la necessità di protocolli più standardizzati e personalizzati. La monoterapia spesso non elimina completamente il biofilm.
I metodi chimici come gli antisettici locali offrono risultati contrastanti, probabilmente per la scarsa penetrazione nelle tasche profonde e l’incapacità di eliminare i patogeni. Gli antibiotici, soprattutto la minociclina, hanno mostrato efficacia nella riduzione della profondità di sondaggio e del sanguinamento, grazie al rilascio prolungato e alle proprietà antinfiammatorie, ma restano dubbi su resistenza e effetti collaterali.
La terapia fotodinamica ha dimostrato riduzioni significative della profondità di sondaggio, dell’indice di sanguinamento e della perdita ossea, con una buona soppressione dei microrganismi patogeni. Tuttavia, la sua superiorità rispetto agli antibiotici non è confermata, data la variabilità dei protocolli e della flora batterica.
La terapia laser-assistita ha mostrato risultati variabili: i laser a diodi non hanno apportato benefici significativi, mentre Nd:YAG, Er:YAG ed Er,Cr:YSGG sembrano migliorare la decontaminazione e la guarigione, soprattutto nei casi più gravi.
La gestione non chirurgica resta fondamentale per pazienti non idonei alla chirurgia. L’approccio multimodale, che combina debridement meccanico con laser, terapia fotodinamica e antibiotici locali, appare il più promettente. Tuttavia, il successo dipende fortemente dalla collaborazione del paziente, dall’igiene orale e dai controlli regolari.
Bibliografia
- Renvert S, Hirooka H, Polyzois I, Kelekis-Cholakis A, Wang HL; Working Group 3. Diagnosis and non-surgical treatment of peri-implant diseases and maintenance care of patients with dental implants - Consensus report of working group 3. Int Dent J. 2019 Sep;69(Suppl 2):12-17.
- Wang H, Li W, Zhang D, Li W, Wang Z. Adjunctive photodynamic therapy improves the outcomes of peri-implantitis: a randomized controlled trial. Aust Dent J. 2019 Sep;64(3):256–62.
- Hakkers J, Vangsted TE, van Winkelhoff AJ, de Waal YCM. Do systemic amoxicillin and metronidazole during the non-surgical peri-implantitis treatment phase prevent the need for future surgical treatment? A retrospective long-term cohort study. J Clin Periodontol. 2024 Aug;51(8):997-1004. doi: 10.1111/jcpe.14024.
- Hentenaar DFM, De Waal YCM, Stewart RE, Van Winkelhoff AJ, Meijer HJA, Raghoebar GM. Erythritol airpolishing in the non-surgical treatment of peri-implantitis: A randomized controlled trial. Clin Oral Implants Res. 2021 Jul;32(7):840-852.
- Crespi R, Marconcini S, Crespi G, Giammarinaro E, Menchini Fabris GB, Barone A, Covani U. Nonsurgical Treatment of Peri-implantitis Without Eliminating Granulation Tissue: A 3-Year Study. Implant Dent. 2019 Feb;28(1):4-10.





